
Orang-Utans halten Nickerchen
Wilde Orang-Utans gleichen verlorenen Nachtschlaf durch Nickerchen am Tag aus – ganz ähnlich wie wir Menschen

Wilde Orang-Utans gleichen verlorenen Nachtschlaf durch Nickerchen am Tag aus – ganz ähnlich wie wir Menschen

Forschende aus mehr als 50 internationalen Institutionen haben Open Problems (https://openproblems.bio) ins Leben gerufen – eine kollaborative…
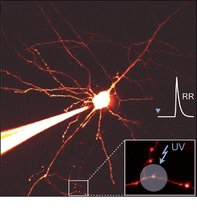
Innerhalb der Großhirnrinde funktioniert die synaptische Signalübertragung zwischen Gehirnzellen bereits bei geringen Mengen von Kalzium-Ionen sehr…
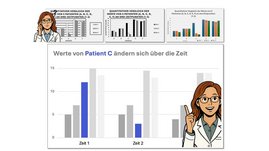
Jedes Jahr erscheinen mehr als eine Million Fachartikel in den Lebenswissenschaften. Zwei Drittel davon enthalten statistische Abbildungen, die selbst…

Reifenabrieb enthält eine komplexe Mischung verschiedener Verbindungen, darunter giftige Substanzen. Gelangen die Reifenpartikel in Gewässer, werden…
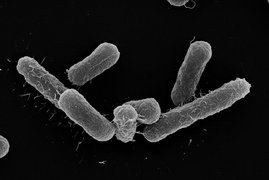
Ist ein Darmbewohner wie das Bakterium Escherichia coli (kurz: E. coli) gegenüber einer Vielzahl an Antibiotika resistent, kann dies zu ernsten…

Der in Österreich heimische Feuersalamander wehrt sich gleich doppelt gegen Raubtiere: Durch seine auffällige Warnfärbung und durch ein weißliches,…

Wie Zelltypen und Kommunikationsnetzwerke an der Schnittstelle zwischen Mutter und Fötus im Lauf der Stammesgeschichte über Millionen Jahre hinweg…

Methanogene Archaeen haben einen erheblichen Einfluss auf das globale Klima, da sie nahezu das gesamte natürlich vorkommende Methan produzieren.…

Neue Erkenntnisse zur Infektionsstrategie von Pseudomonas aeruginosa

Von den biophysikalischen Eigenschaften der einzelnen Zellen bis zur Bewegung des gesamten Körpers - Studie der Humboldt-Universität zu Berlin…

Die Diskussion um den Einfluss von generativen KI-Systemen, wie beispielsweise ChatGTP, auf das Wissenschaftssystem sowie auf die Forschungspraktiken…

SNSB und LMU Paläontologen identifizieren eine neue urtümliche Echse aus den Solnhofener Plattenkalken. Möglich wurde die Beschreibung durch einen…

Afrikanische Dornschwanzhörnchen nutzen ihren geschuppten Schwanz, um sich sicher auf der glatten Baumrinde ihres heimischen Regenwalds fortzubewegen.…

Der Fortbestand biowissenschaftlicher Datenbanken ist in Gefahr. Hintergrund sind kurzfristige Streichungen von Fördermitteln durch das US National…

Die Biodiversität im Wattenmeer hat sich seit Mitte des vergangenen Jahrhunderts merklich umorganisiert, so das Ergebnis einer neuen Studie, die ein…

Temperatur in Kombination mit Ozeanströmungen haben einen wesentlichen Einfluss auf die Verteilung mariner Lebewesen. Der stete Wandel der…

Insekten schützen sich mit einer Wachsschicht vor dem Austrocknen – darüber hinaus dient sie aber auch zur Kommunikation. Während die chemischen…

Seneszente, also geschädigte Zellen, die Entzündungen verursachen, tragen wesentlich zur Alterung bei. Forschende des Max-Planck-Instituts für…
