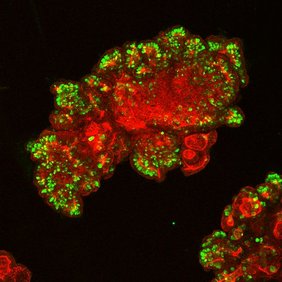
Ein Team um TU-Professorin Sina Bartfeld hat ein Darm-Organoid-Modell entwickelt, mit dem sich der Infektionsweg des bakteriellen Darmerregers EPEC (Enteropathogene Escherichia coli) erforschen lässt. Dabei konnten die Wissenschaftler*innen einen wirksamen, natürlichen Schutzmechanismus der Darmschleimhautzellen ausfindig machen. EPEC-Bakterien können eine akute Darmentzündung hervorrufen, besonders junge Kinder sind davon betroffen. Der Forschungserfolg gelang mit sogenannten Organoiden, also organähnlichen, im Labor erzeugten Mikrogeweben. Mit ihrer Organoid-Forschung wird Sina Bartfeld künftig auch am neuen Berliner Forschungszentrum „Der Simulierte Mensch“ (Si-M) von TU Berlin und Charité – Universitätsmedizin Berlin vertreten sein, das am 22. April 2026 in Berlin-Wedding eröffnet wird. Sina Bartfeld ist darüber hinaus Co-Sprecherin des Si-M.
An der TU Berlin leitet Prof. Dr. Sina Bartfeld das Fachgebiet Medizinische Biotechnologie und erforscht unter anderem, wie es bakteriellen Krankheitserregern gelingt, Zellen des Magen-Darm-Trakts zu infizieren. Ihr Forschungsteam arbeitet dabei mit Organoiden aus sogenannten gewebsresidenten Stammzellen. Diese sind natürlicherweise in unseren Körpergeweben ansässig und sorgen dafür, dass sich zum Beispiel die Schleimhäute des Magens oder des Darms stetig erneuern. „Dabei hat jedes Gewebe seine ganz eigenen Stammzellen“, sagt Sina Bartfeld „Aus Stammzellen der Magenschleimhaut können zwar verschiedene Zelltypen der Magenschleimhaut entstehen, nicht aber zum Beispiel Nasenschleimhautzellen.“
Magie in der Matrix
Die Stammzellen für ihre Magen- und Darm-Organoide gewinnt das Team um Sina Bartfeld aus Gewebespenden von Patient*innen. Die Forschenden bringen dann die Stammzellen im Labor in eine gelee-artige, dreidimensionale Matrix und versorgen sie durch ein Nährmedium. Dann passiere etwas geradezu Magisches, erklärt Bartfeld: „Die Zellen beginnen zu wachsen, sich zu vermehren. Das geschieht aber nicht unkoordiniert. Sie bilden selbstorganisiert eine dreidimensionale Struktur aus, die aus einer einlagigen Zellschicht besteht und einen Hohlraum in der Mitte umschließt. Et voilà –ein Organoid!“ Was dahintersteckt: Darm- und Magenschleimhautzellen sind darauf programmiert, eine Barriere auszubilden und sich an den Seiten dicht an ihren Nachbarzellen festzuhalten. Auf diese Weise bilden sie quasi wie von selbst eine dreidimensionale Struktur mit einem Innen und einem Außen.
Organoide in personalisierter Medizin und Medikamententestung
Ein solches Organoid besteht aus rund 4.000 Zellen und hat nur etwa die Größe eines Mohn- oder Sesamkorns. Doch sein Potenzial für die Forschung ist riesig. „Mit Hilfe von Organoiden wollen wir mit unserer Forschung besser verstehen lernen, wie uns Krankheitserreger infizieren, warum sie uns krank machen und die dahinterstehenden Mechanismen aufdecken“, sagt Sina Bartfeld. „Und mit Blick in die Zukunft könnten Organoide sowohl in der personalisierten Medizin als auch in der Medikamententestung Anwendung finden.“
Schleim schlägt EPEC
Mit Hilfe von Darm-Organoiden haben die Forschenden nun ein Untersuchungsmodell entwickelt, mit dem sie den Infektionsweg des bakteriellen Darmerregers EPEC (Enteropathogene Escherichia coli) erforschen wollen. EPEC-Bakterien können eine akute Darmentzündung hervorrufen. Bereits herausgefunden haben die Forschenden, dass die Zellen der Darm-Organoide gegenüber EPEC von Natur aus eine wirksame Barriere ausbilden. „Die Schleimschicht, die die Darmzellen produzieren, scheint dafür entscheidend zu sein. Wie sie genau aufgebaut ist und gebildet wird, das wollen wir in weiterführenden Arbeiten untersuchen“, sagt Sina Bartfeld. „Insbesondere junge Kinder sind von EPEC-Infektionen betroffen. Bisher weiß man noch nicht, warum das so ist. Mit der Organoid-Forschung eröffnen sich nun gänzlich neue Möglichkeiten, da wir aus Darm-Stammzellen verschiedener Altersgruppen Organoide herstellen und vergleichende Untersuchungen durchführen können. Hier wollen wir ebenfalls einen Forschungsschwerpunkt setzen.“
Magenkeim mag Grübchenzellen
Mit Hilfe von Zellen aus Magen-Organoiden konnte das Team um Sina Bartfeld bereits zeigen, dass das Bakterium Helicobacter pylori, das Magenkrebs verursachen kann, einen ganz bestimmten Zelltyp der Magenschleimhaut „erschnüffelt“, die sogenannten Grübchenzellen. „Diese Zellen sind quasi seine bevorzugte Andockstelle“, sagt Sina Bartfeld. „Möglicherweise, weil sie eine geringere Anzahl molekularer Signale an das Immunsystem senden als andere Zellen der Magenschleimhaut.“ Die Grübchenzellen scheiden Harnstoff als Abfallstoff aus, den Helicobacter pylori offensichtlich wahrnehmen kann. Den molekularen Mechanismen, die dem Bakterium dann letztlich den Eintritt in die Zellen verschaffen, gehen die Forschenden nun nach.
„Der Simulierte Mensch“ als Forschungszentrum für die Medizin von morgen
Ein weiterer Ansatz, den das Team um Bartfeld verfolgt: Im sogenannten Organ-on-a-Chip-Modell bringt es Magen- und Leber-Organoide zusammen und untersucht die Verstoffwechslung von Medikamenten im Zusammenspiel dieser beiden Organe. Zudem wollen die Forschenden in Darm-Organoiden die natürliche Besiedlung des Darms durch Mikroorganismen simulieren. In Zukunft werden diese Arbeiten auch am neuen Forschungszentrum „Der Simulierte Mensch“ (Si-M) von TU Berlin und Charité durchgeführt. „Hier werden durch das Verschmelzen der Expertise aus medizinischer und biotechnologischer Forschung neue Ideen entstehen, die uns weiter voranbringen hin zur Medizin von morgen“, so Bartfeld.
TU Berlin
Originalpublikation:
Neyazi, M., Samperio Ventayol, P., Burkard, N., Schlegel, N., Aguilar, C. and Bartfeld, S. (2026), Enteropathogenic E. coli shows delayed attachment and host response in human jejunum organoid-derived monolayers compared to HeLa cells. FEBS Lett. https://doi.org/10.1002/1873-3468.70182